Vía crucis de los pacientes COVID para conseguir una cama UCI
Crisis. Se estima que de los 13 mil pacientes hospitalizados por coronavirus en el Perú, 4 mil requerirán una cama UCI. Pero en el país solo quedan 148 y, según la explicación de los especialistas, el sistema hospitalario solo podrá mantener 200 camas más.
- Reniec habilita convocatoria de voluntariado para este 2026: beneficios y cuáles son los requisitos para acceder
- En una caja de arena: estudiantes peruanos crean sistema que eleva la temperatura de viviendas en zonas de helada
Por: Alexandra Ampuero y Ernesto Carrasco
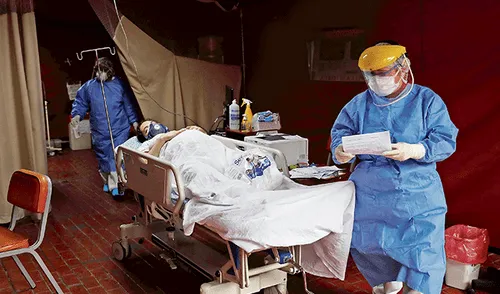
Un vistazo a las redes sociales termina siendo un ejercicio depresivo. Cientos de usuarios preguntan por camas UCI, reclaman que tienen a su familiar esperando por una afuera de un hospital o denuncian que las autoridades se las negaron por el colapso del sistema.
TE RECOMENDAMOS
¡ROBERTO SÁNCHEZ DEJA ATRÁS A LÓPEZ ALIAGA Y VA POR SEGUNDA VUELTA CON KEIKO FUJIMORI! | ARDE TROYA
Augusto Ampuero, anciano de 82 años, perderá la vida en las próximas 24 horas. A pesar de que los doctores del área de Emergencia Covid-19 del Hospital Rebagliati lo han añadido a la lista de espera por una cama UCI, saben que tiene muy pocas probabilidades de sobrevivir.
PUEDES VER Perú registra su cifra más alta desde mayo: 7.243 contagios por COVID-19 en el último día
El documento técnico “Consideraciones éticas para la toma de decisiones en los servicios de salud durante la pandemia”, del Ministerio de Salud, dicta que “la asignación de recursos sanitarios en condiciones de escasez debe tener como objetivo garantizar tratamientos intensivos a pacientes con mayor expectativa clínica de recuperación”.
Si bien la edad o discapacidad no son, por sí solas, factores de decisión, la designación a una Unidad de Cuidados Intensivos (UCI) sí dependerá “de la condición del paciente antes de caer en una condición crítica”. Es decir, de sus enfermedades preexistentes y sus probabilidades de afrontar el tratamiento.
Si bien a Augusto le será imposible acceder a una cama UCI por su edad, la escasez también la sufren adultos jóvenes. Alfredo Lamas Huamaní, de 34 años, se encuentra hoy en el área de triaje del hospital de Ate a la espera de ser conectado a un respirador mecánico. Su hermana, Olga, cuenta que en 24 horas no ha recibido noticias sobre la evolución de su hermano.
“Ya hemos perdido a mi padre y tenemos el temor de perder a mi hermano. Yo no tengo confianza en este hospital, pero era nuestra única opción. Si me dicen que no pueden atenderlo, vamos a tener que buscar una clínica”, asegura.
Sin embargo, estos establecimientos tampoco cuentan con este recurso. El vocero de la Asociación de Clínicas Privadas, Sebastián Céspedes, declara que “la disponibilidad de camas UCI nadie la puede garantizar, este es un tema tan dinámico que en una hora se desocupa una cama pero la toman automáticamente”.
Esto por el acuerdo firmado con los hospitales del Estado: entre entidades tratan de gestionar los traslados. “Estas coordinaciones están fluyendo bien, lo que no ayuda es el incremento de demanda para pacientes Covid”, enfatiza Céspedes, “en las clínicas también tenemos esa necesidad pero la lista de espera es igual aquí, en el Minsa, en EsSalud, en la Policía y en los hospitales de las Fuerzas Armadas”.
PUEDES VER Lambayeque: hospital COVID-19 atendió más de 400 gestantes contagiadas en lo que va de la emergencia
El padre de Olga falleció hace dos meses por esta ausencia. “Mi papá necesitaba una cama UCI por su edad y porque sufría asma, pero nunca pasó de triaje”, recuerda. Céspedes afirma que “lamentablemente, cuando una persona está gravemente enferma”, como en el caso del señor Lamas, “va a morir antes de ingresar a una UCI”.
A eso parece estar sentenciado el suboficial en retiro Antonio Hancco, de 61 años, a quien por su edad también le niegan la posibilidad de seguir luchando por su vida. En el Hospital de la Policía le han precisado a la familia que el paciente no era una prioridad. “La prioridad la tienen los jóvenes y no mi papá, a pesar de que no es hipertenso y no tiene ningún problema médico”, reclama su hija Denise.
Desde hace cuatro días los médicos de la institución avisaron a la familia que debían trasladar al paciente a una cama UCI de urgencia porque sus signos vitales estaban decayendo y ya no podrían hacer más si no lo conectaban a un ventilador mecánico. “Satura un 70%, su corazón está haciendo un esfuerzo para poder respirar”, declara su hija.
Críticos indicadores
Cada día, cada hora cuenta para salvar al paciente. Sin embargo, la cantidad de infectados que requieren hospitalización ha saturado la capacidad de nuestros hospitales. “Nos hemos dado cuenta de que hasta un 30% de casos moderados pueden llegar a cuidados intensivos”, afirma el doctor Jesús Valverde, presidente de la Sociedad Peruana de Medicina Intensiva.
Al cierre de esta nota, 13.577 peruanos están hospitalizados por coronavirus y cuatro mil de ellos necesitarán ser trasladados a una UCI. Como muestran los registros de la Sala Situacional del Minsa, solo hay 148 camas disponibles. Es decir, prácticamente los cuatro mil quedarán en la eterna lista de espera.
“Deberíamos tener 3.200 camas a nivel nacional para poder soportar esta pandemia”, detalle Valverde. A la fecha, no llegamos ni a las dos mil, a pesar de que el presidente prometió esa cantidad para finales de junio. Ahora Vizcarra ha propuesto terminar su mandato, en julio de 2021, con cinco mil camas UCI.
PUEDES VER Captan a clientes del ‘Ángel del Oxígeno’ para ofrecerles curar la COVID-19 con dióxido de cloro
Lo que el presidente de la República no contempla es que, por la capacidad de los hospitales en el país, “no vamos a poder crecer”, señala Valverde: “Así nos traigan cinco mil ventiladores mecánicos, no hay gente para manipularlos ni dónde colocarlos”. El médico intensivista confiesa que han sincerado números con el Minsa y les han resaltado que el sistema hospitalario “solo da para 200 camas más”.
“No se trata solo de venir y colocar un ventilador”, enfatiza. “Un ventilador mecánico te consume oxígeno en cantidad y nuestros hospitales no están capacitados para poder abastecer tanta cantidad de ventiladores operativos de manera simultánea, nuestros hospitales no están preparados para dar soporte ventilatorio y oxígeno a tanta cantidad de pacientes”, sostiene.
Camillas en vez de camas
Otra arista del problema es que “el Minsa está considerando las camas de emergencia como cama UCI”, indica Valverde. Alude que las camas del área de Emergencia son camillas y las camas usadas en cuidados intensivos son multipropósito: “son más amplias y más cómodas por la posición en la que el paciente necesita estar”.
El especialista precisa que las dimensiones y el material de la camilla de emergencia genera en el paciente lesiones que agravan su proceso de recuperación. Lamentablemente, “nuestra realidad es que solo hay mil camas UCI en el país y el resto son camas de emergencia, pero el Minsa suma ambas y por eso la cifra da 1.400”, añade.
Clínicas también padecen
En los centros privados de salud la situación también es crítica. “Podríamos comprar más ventiladores y habilitar más camas, pero ¿de dónde sacamos profesionales?”, se pregunta Sebastián Céspedes, vocero de la Asociación de Clínicas Privadas, ante la falta de personal calificado para una sala UCI. Las maniobras que realizan en la Unidad de Cuidados Intensivos requieren por lo menos a seis personas y toman entre 20 a 30 minutos.
Sistemas privados y público tienen los mismos problemas
Tanto el sistema público como el privado de atención sanitaria están con las mismas dificultades. “Son doce horas que están de turno, donde tienen que ver el manejo de los equipos, el monitoreo al paciente, cambios y ajustes de dosis de medicamentos… es un trabajo titánico”, explica Sebastián Céspedes, vocero de las clínicas.
Los reportes dan cuenta de que “no hay más intensivistas ni enfermeros, y los que hay llevan cuatro meses rompiéndose el lomo: se han enfermado, se han recuperado y han vuelto a la lucha, pero ya están agotados”, refiere Céspedes, quien enfatiza que hay una “gran preocupación por contar con más profesionales”.
Por su parte, Jesús Valverde, presidente de la Sociedad Peruana de Médicos Intensivistas, sostiene que una cama UCI significa “un médico intensivista más su grupo profesional y el equipo biomédico”. En ese combo “lo más importante es el manejo de la enfermedad y eso lo hace el intensivista”, dice. Y son justamente los que más escasean: “No hay muchos médicos que tengan esa especialidad”, remarca Valverde. Ante esa carencia, “cardiólogos, neumólogos e internistas entran a hacer de intensivistas”, cuenta Sebastián Céspedes respecto a las clínicas privadas.
1
Newsletter COVID-19 en Perú de La República
Suscríbete aquí al boletín de La República y recibe a diario en tu correo electrónico toda la información sobre el estado de emergencia y la pandemia de la COVID-19.
El enorme estadio en Lima Sur que costó S/18 millones, tiene 50 palcos y que terminó convertido en un basurero
Loreto: policía fallece durante operativo para liberar barcazas retenidas por comunidad indígena
Se acerca un fin de semana largo por el feriado del 1 de mayo: revisa cuántos días serán, qué día es no laborable y los feriados restantes de 2026
Recetas

Tallarines verdes peruanos: receta clásica deliciosa (VIDEO)

Cómo preparar un arroz con pollo tradicional riquísimo (VIDEO)

Sudado de pescado (VIDEO)

Escabeche de pollo receta: fácil y buenazo (VIDEO)
Ofertas

Cineplanet
CINEPLANET: 2 entradas 2D + 2 bebidas grandes + Pop corn gigante. Lunes a Domingo
PRECIO
S/ 47.90
La Bistecca
ALMUERZO O CENA BUFFET + Postre + 1 Ice tea de Hierba luisa en sus 4 LOCALES
PRECIO
S/ 85.90
Panini
PREVENTA: Álbum + paquetón Panini FIFA Mundial 2026 - DELIVERY GRATIS (Asegura tu pedido)
PRECIO
S/ 49.90
Flying Squirrel Parque de Inflables
FLYING SQUIRREL: 120 Minutos en Jockey Plaza, San Miguel e Independencia.
PRECIO
S/ 22.90


