Postas en emergencia: no hay médicos, medicinas y las citas siguen en espera
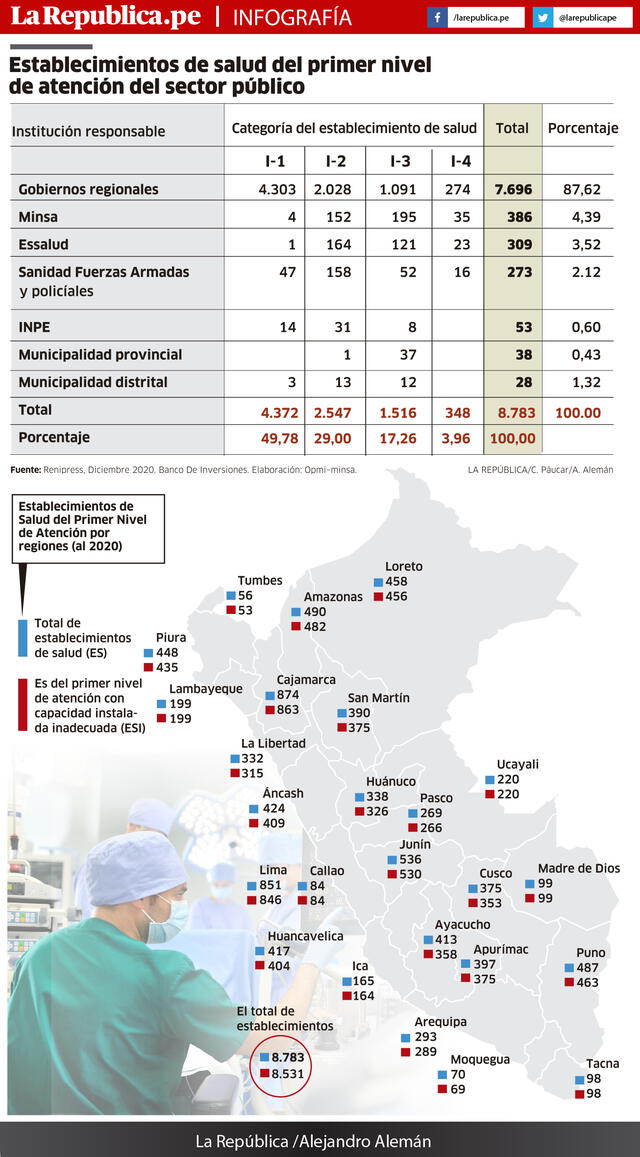
Salud. En posta de Collique solo hay un médico para más de 50 mil personas. En el primer nivel se requieren 33 mil millones de soles entre infraestructura y equipamiento, 8 mil médicos y 4 mil especialistas. Ministro Cevallos dice que existe una brecha muy grande.
- Reniec habilita convocatoria de voluntariado para este 2026: beneficios y cuáles son los requisitos para acceder
- En una caja de arena: estudiantes peruanos crean sistema que eleva la temperatura de viviendas en zonas de helada

Paola Falla (38) sale molesta del centro de salud Gustavo Lanatta Luján ubicado en la quinta zona de Collique (Comas). Y es que no hay medicamentos para la hipertensión y colesterol y tiene que buscar en la farmacia.
Además asegura que no hay médicos suficientes y las citas las otorgan luego de tres días, por teléfono. Fortunato Auris (69) y Hugo Rojas (53), pacientes de este puesto de salud, también se quejan de que no hay medicinas para la presión alta y tienen que irse al hospital de Collique. “Aquí no hay ecografía, radiografía. Debería haber porque ir al hospital es un suplicio, hay demasiada cola”.
TE RECOMENDAMOS
¡ROBERTO SÁNCHEZ DEJA ATRÁS A LÓPEZ ALIAGA Y VA POR SEGUNDA VUELTA CON KEIKO FUJIMORI! | ARDE TROYA
En este centro de salud solo hay un médico para atender a más de 50.000 pacientes en áreas covid y no covid. Un solo médico para atender lo que es la vacunación, emergencias y consultas regulares. Y la población va creciendo porque en esta zona se ubica la ruta del Pasamayito que une San Juan de Lurigancho y Comas. El 90% de la población es pobre y son del SIS.
En San Juan de Miraflores, en el centro de salud Jesús Poderoso, los pacientes piden que se amplíe el horario de atención las 24 horas, pero el centro está abierto de 8.00 a. m. a 2.00 p. m.
Mientras que en el centro de salud de Collique hace falta mejorar la infraestructura y los pacientes refieren que se necesitan medicinas como paracetamol, también se requieren más equipos de protección como mascarillas KN95 para el personal de salud.
En San Juan de Lurigancho, en el centro de salud Chacarilla de Otero hacen falta medicinas para emergencias, urocultivos o medicamentos antirretrovirales para personas que sufren de abusos sexuales.

En Collique, Dr. Roger Vilcapoma pide más recursos humanos. Foto: Marco Cotrina/La República
Crisis del primer nivel
¿Qué se ha hecho por mejorar el primer nivel de atención?
El actual Gobierno destinó 3.800 millones para la contratación de personal, 60 mil trabajadores, bajo la modalidad del CAS COVID-19 en el primer nivel de atención, pero es temporal (hasta este mes de diciembre), no es permanente.
En efecto, el presidente de la Federación Médica, Godofredo Talavera, refirió que el primer nivel de atención está abandonado. En cuanto al equipamiento se necesitan más de 3 mil millones y en infraestructura otros 30 mil millones de soles.
Para mejorar la infraestructura, Talavera plantea que se inviertan 6 mil millones en cinco años como un primer paso.
En cuanto al recurso humano hacen falta 8 mil médicos generales y 4 mil especialistas para el primer nivel de atención.
“Es importante dar la ampliación de plazas y condiciones mínimas de laboratorio, eso significa exámenes para glucosa, orina, colesterol, triglicéridos, hemograma, parásitos, además de radiografías, y los centros más grandes I-3 y I-4 tendrían que tener ecógrafos. Ayudaría a descongestionar los hospitales”.
El decano del Colegio Médico, Miguel Palacios, refirió que el gran problema del primer nivel de atención es que el Gobierno no cumple con pagar 350 millones de soles a los médicos y demás profesionales de la salud en bonos, incentivos y remuneraciones. Eso desmotiva a los médicos y no se presentan a los concursos públicos. “Todo gobierno que entra promete mejorar el primer nivel, el problema es que se dedican a la asistencia médica y descuidan la promoción y prevención”.
La visión del Minsa
El ministro Hernando Cevallos acepta que la realidad del primer nivel de salud y de todo el sector no es de lo mejor.
“Tenemos una brecha muy grande. Necesitamos de 3 a 5 mil millones adicionales en el presupuesto para enfrentar, por lo menos este año, el déficit de infraestructura, necesitamos abordar la deuda laboral que es grande y no está contemplada en el presupuesto, poner operativos los establecimientos de salud y cambiar la categoría de muchos que no tienen ni siquiera profesionales… Es decir, la reforma del sector salud significa dinero, porque está olvidado hace muchas décadas”.
Cevallos respondió a La República que el principal enfoque que desea dar es fortalecer el trabajo comunal. “Para el Ministerio de Salud se debe salir de la comodidad, ir con las brigadas casa por casa, mapear las distintas realidades y tener controlada a la población en actitud de ida y vuelta, con criterio de organización comunal para defender la salud”.
También se le pidió precisar a la coordinadora general del Programa Redes Integradas en Salud (PCRIS), Liliana La Rosa, lo que planea el Gobierno e indicó que el plan inicial era apoyar el desarrollo de 6 redes. “Ahora hemos empezado a modelar 29 redes integradas en acuerdo con los gobiernos regionales... Lo importante es cambiar la forma, la estructura, del primer nivel de atención”.
Solo dos subniveles
Hasta ahora se tienen cuatro subniveles de atención, I-1, I-2, I-3 y I-4. El primero de ellos cuenta solo con un técnico de enfermería y una enfermera serumista, con poca capacidad de resolver los problemas de los pacientes.
La Rosa anuncia: “Se ha decidido pasar ahora a dos subniveles. La idea es que los I-1 se fortalezcan y pasen a ser I-2, lo que significa tener servicios con más profesionales, un equipo para atender a la ciudadanía y no solo técnicos. Atenderá 19 programas de salud, emergencia y atención domiciliaria, en este nivel se atenderían 12 horas al día. Los de I-3 pasarían a tener nivel I-4 y atenderían las 24 horas”.
Se busca cambiar el modelo hospitalocéntrico para fortalecer la salud en el nivel de promoción y prevención primaria. “En este nivel ya deberíamos tener cirugías de cierta complejidad como para una hernia o una catarata”, indica.
Con este objetivo se espera sumar a especialistas, tecnología digital (por ejemplo, para la telesalud), un cambio de las prestaciones. Este proyecto tiene una inyección financiera de mil millones de soles, otorgados por el BID y el Banco Mundial.
A su vez, el director de Promoción de Salud, Alexandro Saco, responsable de salud comunitaria, opina que la red de primer nivel con 6 mil establecimientos si bien es insuficiente tampoco es pequeña, en comparación con otros países vecinos.
“Con el proceso de vacunación se ha generado algo importante: se sale más a la calle, en campañas, en locales comunitarios. Es decir, si bien el sistema en su primer nivel tiene limitaciones, por el número de personas que atiende, de 15 mil a 50 mil, sí es posible generar estrategias e ir con un equipo médico y acercarse más a la comunidad. Eso hace, por ejemplo, el programa Vamos a tu Encuentro”.
Difícil cambio de modelo
Los funcionarios del Minsa saben que hay dos trabas por enfrentar en este sistema hospitalocéntrico. Uno es el aspecto mental (la gente prefiere ir a grandes hospitales) y otro es lo objetivo: el hospital Loayza por ejemplo debe tener un presupuesto de 400 millones de soles al año y el hospital 2 de Mayo debe tener 250. Es decir, el sistema hospitalocéntrico es una ‘aspiradora del financiamiento’. Una realidad difícil de revertir.
Fuentes del ministerio indican que ahora mismo al interior de esta cartera hay una tensión entre quienes desean seguir el modelo hospitalocéntrico y los que buscan fortalecer el primer nivel de salud. “Incluso hasta ahora hay quienes se oponen a la utilización de grandes vacunatorios iniciados por Ugarte”, nos indican.
En tanto, aún seguiremos escuchando quejas de vecinos, como los que denuncian el deplorable estado del Centro de Salud Campoy Anexo, en San Juan de Lurigancho. No cuenta ni siquiera con agua.
O, como dice Jorge Rodríguez (45), en el centro de salud Jesús Poderoso, de San Juan de Miraflores: “No hay distanciamiento aquí. Ella (su hija) necesita pediatría y no hay acá”.

En SJM, a Jorge Rodríguez le dicen que posta no tiene pediatría. Foto: Marco Cotrina/La República
Retorno de atenciones no COVID-19
El Minsa ha dispuesto el retorno de atenciones médicas presenciales no covid en todos los establecimientos de salud. El sector ha dado las instrucciones para la reapertura progresiva de los servicios porque hay una demanda insatisfecha y embalsada.
Con respecto al primer nivel de atención, el ministro de Salud, Hernando Cevallos, refirió que se necesita que Essalud pase al Minsa para una coordinación conjunta. “Eso significa que las personas independientemente de si tienen seguro se puedan atender de manera gratuita en el primer nivel de atención”.
Y reconoció que para eso se necesita presupuesto para medicamentos y equipamiento.

Lima Norte. El centro de salud Gustavo Lanatta Luján tiene alta demanda de pacientes, de los cuales el 90% son pobres y tienen SIS. La salud está en crisis. Foto: difusión
Presupuesto
En su presentación en el Congreso, el ministro Cevallos indicó que el presupuesto del sector contempla un gasto anual de S/ 22.000 millones, 6% superior al de este año.
Precisó que aún así es insuficiente, pues solo el primer nivel de atención que necesita el país demanda S/ 12.000 millones al año.
PUEDES VER: Tres dosis de Pfizer podrían ser eficaces contra variante ómicron tras estudio preliminar
Reacciones
Hernando Cevallos, ministro de Salud
“La pandemia nos ha mostrado el camino en la salud pública. Muchos de los casos de comorbilidades que han llegado a cuidados intensivos pudieron controlarse en el primer nivel de atención”.
Liliana La Rosa, Programa Redes Integradas
“Hay conciencia de que estamos yendo en el camino correcto, que es fortalecer el primer nivel de atención. No se debe esperar cambios de la noche a la mañana. Vamos a caminar hacia allá”.
Godofredo Talavera, presidente Federación Médica
“Culpan a los médicos y con tanta recarga es complicado atender. Hay que ampliar plazas, condiciones mínimas de laboratorio, centros I-4 y I-3 deben tener ecógrafos. Ayudaría a descongestionar los hospitales”.

Ir hacia los pacientes. El Minsa busca “salir más a las calles”, hacer campañas comunitarias. Foto: difusión
PUEDES VER: OMS advierte que hospitalizaciones crecerán si continúa propagación de la variante ómicron
“Primer nivel no es baja calidad”
Enfoque por: Dr. Ernesto Gozzer, experto en Salud Pública
El primer nivel de atención es muy importante porque allí puede resolverse del 80% al 90% de problemas regulares, se puede hacer detecciones de modo precoz, tamizajes, seguimientos, etc.
El primer nivel no significa baja calidad. En muchos países es de alta calidad, lo que no significa lujo sino resolver el problema, dar diagnóstico, atención, y si se complica ir al hospital. En el país no está bien desarrollado porque no está bien organizado, además no hay incentivos, equipamientos, facilidades.
PUEDES VER: Descubridora de variante ómicron: “99% de casos que hemos visto son extremadamente leves”
¿Cambios? Hay que entender la complejidad del sistema y tomar la decisión política, que los recursos cambien de dirección y se asignen al primer nivel de atención.
Debe estar en un plan y en el presupuesto, equipo y personal de salud permanente, que conozca la zona y las necesidades de su población.
Se confunde primer nivel con complejidad. Un primer nivel debe resolver lo que puede, pero con calidad. Complejidad es si un caso requiere mayores equipos, distintos profesionales, etc.
.