Los medicamentos que están empeorando a los pacientes leves de COVID-19
Algunos fármacos recomendados para casos graves son perjudiciales cuando se usan en pacientes leves. Muchos llegan al hospital ya automedicados y con serias complicaciones.
- Enterrado bajo una calle desde 1360: obreros querían construir un edificio, pero descubrieron un barco medieval a 24 metros de profundidad
- Científicos buscan voluntarios sanos dispuestos a vivir gratis en los Alpes durante un mes: alojamiento, comida y 400 euros

Mientras una segunda ola de infecciones por COVID-19 azota al Perú y otros países del mundo, los hospitales reciben un creciente número de casos graves. Si bien los principales factores que pueden complicar esta enfermedad son la avanzada edad y las afecciones previas, la automedicación supone otro gran riesgo.
Desde los inicios de la pandemia, las autoridades estatales recomendaron a las personas que busquen asesoría médica ante los primeros síntomas de la enfermedad. Sin embargo, muchos pacientes recurrieron a fármacos que no requieren receta médica para tratar sus malestares en casa.
En una anterior entrevista concedida a La República, Alan Tufino, médico intensivista del Hospital Alberto Sabogal, aseguró que entre el 60% y 70% de pacientes llegan con cuadros severos después de automedicarse con corticoides, antibióticos y otros fármacos.
Entonces, ¿de qué forma estos medicamentos pueden agravar un cuadro leve de COVID-19?
Corticoides
Un estudio publicado en julio de 2020 mostró que la dexametasona redujo la mortalidad en pacientes graves de COVID-19 (los que reciben oxígeno o ventilación mecánica). Desde entonces, este corticoide ha sido incluido como parte del tratamiento contra dicha enfermedad en los hospitales.
En los casos leves, en cambio, no tiene el mismo efecto positivo. De hecho, el mencionado estudio registró un aumento de muertes en el grupo de pacientes que no requería oxígeno y que fue tratado con dexametasona.
Erik Cóndor, químico farmacéutico de la Dirección General de Medicamentos, Insumos y Drogas (Digemid), indica que los corticoides tiene una propiedad antiinflamatoria, un beneficio a cambio de reducir las defensas de la persona.
Al inicio de la COVID-19, el coronavirus infecta las células y se multiplica. Esta expansión de la enfermedad es combatida por el sistema inmunológico del individuo.
“En la etapa temprana de la enfermedad, cuando son casos leves y moderados, los corticoides como la dexametasona —que actúan como depresores del sistema inmunológico— favorecen la infección. No solo los deja vulnerables al coronavirus, sino también a otros patógenos”, explica Cóndor a este medio.
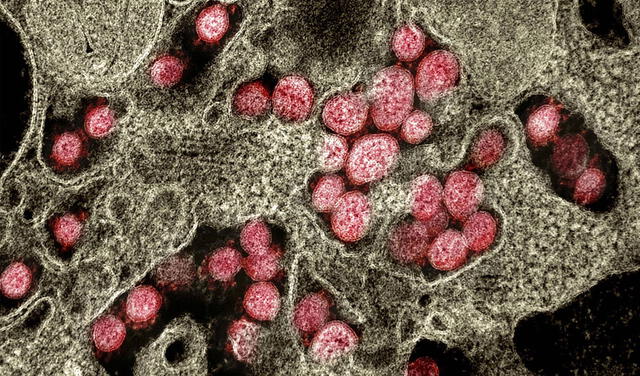
Partículas del coronavirus SARS-CoV-2 invadiendo el tejido celular en el pulmón de un paciente. Imagen: NIAID.
“Una persona joven (con COVID-19) que no debería complicarse, empieza a tomar estos medicamentos y se complica”, acota Fernando Mejía, investigador del Instituto de Medicina Tropical Alexander Von Humboldt de la Universidad Peruana Cayetano Heredia (UPCH).
Cuando la COVID-19 se vuelve grave, el coronavirus ya no es el problema, sino la reacción exacerbada del propio sistema inmunológico, señala Leslie Soto, médico infectólogo del Hospital Cayetano Heredia.
“El daño que (el virus) causó en el cuerpo provoca que este reaccione inflamándose”, describe. Por tanto, en esta etapa, la acción apaciguadora de la dexametasona puede usarse para salvar vidas.
Los expertos advierten que los corticoides deben aplicarse únicamente bajo supervisión médica en los pacientes hospitalizados o en ambientes controlados como la Unidad de Cuidados Intensivos (UCI).
Antibióticos
Los antibióticos como la azitromicina son otra familia de fármacos que ha sido muy usada durante la pandemia. Sin embargo, tanto la Organización Mundial de la Salud (OMS) como varios profesionales de esta rama han sido muy claros: estos medicamentos matan bacterias, no virus.
Dado que los pacientes muy graves —como los que están en UCI— son susceptibles a neumonía por infección bacteriana, reciben antibióticos para evitar que su situación empeore.
Sin embargo, no solo resultan innecesarios para tratar la COVID-19 en casos leves, también pueden traer problemas más serios, como volver resistentes a las bacterias que ya viven en nuestro organismo.
“Una bacteria tiene un objetivo, que es la supervivencia. Cuanto más se exponen las bacterias a los antibióticos mediante tratamientos innecesarios, desarrollarán resistencia”, dijo en noviembre Hanan Balkhy, subdirectora general de Resistencia a los Antimicrobianos de la OMS.
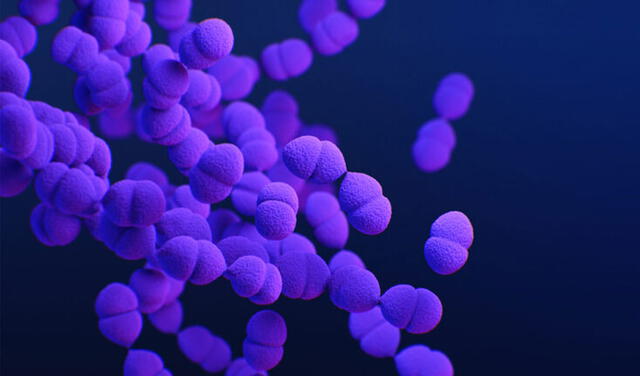
Bacterias como Streptococcus pneumoniae se alojan en el sistema respiratorio y pueden causar neumonía. Foto: CDC
Germán Málaga, profesor principal de Medicina de la Universidad Peruana Cayetano Heredia (UPCH) dijo en otro informe que hay personas infectadas mantenidas en sus casas 10 o 12 días con antibióticos intravenosos muy potentes y corticoides desde principios de la enfermedad.
“Cuando llegan al hospital, ya no hay nada por hacer porque ha habido mucha expansión de la infección o una sobreinfección”, lamentó. Incluso, la persona puede superar la COVID-19, “pero fallece porque tiene bacterias resistentes por la carga de antibióticos que ha recibido”, argumentó.
Sobredosis y descuido
Ya sea que un paciente consuma por su cuenta corticoides, antibióticos u otros fármacos como la ivermectina, la automedicación y la falta de asesoría médica lleva comúnmente a sobredosis. En esos casos, los efectos secundarios (problemas gastrointestinales, aumento de presión arterial, etc.), que de por sí aparecen durante el consumo controlado, pueden evolucionar a complicaciones mayores que pongan en riesgo la vida de la persona.
Para los especialistas consultados, otro de los principales problemas es que las personas que se automedican tienen la certeza de que están tratando adecuadamente su enfermedad y tienen una “falsa idea de seguridad”.
“Cuando ya están muy mal, recién van a buscar ayuda”, menciona Leslie Soto.
Hasta ahora, no hay ningún medicamento indicado para combatir la COVID-19 desde etapas tempranas de esta enfermedad ni como preventivo de la misma. No obstante, aunque los únicos fármacos que han mostrado eficacia están dirigidos solo a pacientes graves, hay decenas de investigaciones y ensayos clínicos en curso para hallar nuevos tratamientos.