Demoras que cuestan vidas: Digemid no aprobó nuevos tratamientos para cáncer y reducen presupuesto
Solo en 2020, Perú registró más de 30.000 muertes por cáncer. Pacientes oncológicos exigen la publicación del reglamento de la Ley Nacional del Cáncer. En medio de ello, el presupuesto fue reducido en 18% y se recortaron las posibilidades de acceder a mejores medicamentos y tratamientos.
- Inscripción para el nombramiento docente se inicia hoy
- Dengue aumenta en Perú: pacientes cuentan cómo atraviesan la enfermedad

En agosto de 2021, se promulgó la Ley Nacional del Cáncer y desde entonces aún no se establece su reglamento, pese a que ya se venció el plazo máximo de 60 días para que el Ministerio de Salud (Minsa) publique dicha normativa. Sin embargo, este no sería el único problema que afrontaría el Ejecutivo en esta materia, ya que esta ley no tendría un presupuesto acorde a lo planteado para cumplir con una mejor detección, atención, tratamiento, nuevos equipos, medicinas y, sobre todo, una descentralización del sistema colapsado en Lima.
De acuerdo a cifras de Globocan 2020, Perú reportó más de 70.000 casos de cáncer en el país y un promedio de 33.000 ciudadanos murieron a causa de dicha enfermedad. A esta situación se le suma la llegada del coronavirus, que empeoró la atención de los pacientes oncológicos e, incluso, según un estudio de Esperantra, un tercio de personas con dicha afección no recibió un tratamiento por varios meses por el confinamiento social.
Una atención precaria y centralizada
Cada 15 días, Leslie Nolasco debe abordar un bus y viajar de Huancayo a Lima. En marzo del 2020 le detectaron cáncer de mama y desde ese entonces, además de lidiar con los dolores, tratamientos y quimioterapias, también debe pasar más de seis horas en el transporte interprovincial porque el Instituto Regional de Enfermedades Neoplásicas (IREN) de Junín no está abastecido como se debe.
“Hago viajes ida y vuelta, y esto es un calvario total. No hay una descentralización de vida. Acá han abierto un IREN, pero no hay los medicamentos que a mí me están aplicando. Todos tenemos que ir a Lima porque solo ahí están los medicamentos que necesitamos”, relató la paciente a este diario.
Pero una vez que llega a Lima, el panorama sigue siendo igual de complicado. Demoras en las historias clínicas, en la programación de citas, ecografías y papeleos hicieron que su proceso se alargue amargamente. Esto ocasionó que la enfermedad avance de etapa 1 a 4, es decir, “ya no tiene cura porque se llegó a una metástasis”.
Los doctores y encargados del sistema de salud saben que los días son determinantes; sin embargo, esto no se traduce en la práctica. Leslie Nolasco tuvo que esperar más de tres meses para someterse a una tomografía y la historia se repite cada vez que tiene que acceder a las transfusiones de sangre.
PUEDES VER: Maternidad y teletrabajo: ¿cuál ha sido el impacto en la salud mental de las madres durante pandemia?
“En abril (de 2021), entré al INEN, pero recién me atendieron en julio cuando dieron luz verde a mi historia clínica. Pero cuando esto pasó, me dijeron que ya no había citas, por lo que tenía que esperar 15 días más. Todo esto es frustrante porque no sé qué hacer”, contó resignada la mujer de 28 años, quien tiene que quedarse en casas hogares cada vez que sus exámenes se retrasan.

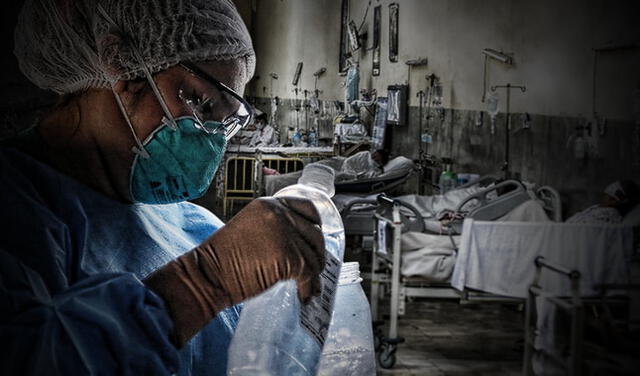
Pacientes con cáncer en el INEN. Foto: Aldair Mejía / La República
En dichos espacios, la indiferencia también se siente. Ahí, la palabra comodidad es algo que casi nunca se repite, ya que las y los pacientes tienen que dormir hacinados con tal de no exceder sus ajustados presupuestos.
En su página oficial presentan al Instituto Regional de Enfermedades Neoplásicas (IREN) de Junín como el “segundo centro de tratamiento oncológico más importante del país”; sin embargo, y de acuerdo a Leslie Nolasco, este establecimiento carece de importantes medicamentos oncológicos, por ejemplo, no tiene Celecobix, Leuprorelina, Filgastrim y Aprepitant.
Tampoco han abierto el servicio de genética ni los exámenes de gastroenterología. En la lista de espera también están los consultorios de infectología, de genética y los marcadores pulmonares.
“Tengo amigas que tenían que ponerse sus medicamentos en noviembre y hasta ahora (enero) tienen que esperar. Nos dicen que no llega, que es cambio de logística, que es el cambio de Gobierno. Ahora tengo que ir a mi quimio y me da miedo chocarme con este muro donde nos dicen que no hay”, comentó Nolasco, quien no se cansa de hacer el mismo pedido: que descentralicen la vida.
Falta de medicamentos: un tratamiento incompleto
Entre el 2018 y 2020, alrededor de 6.000 mujeres con cáncer de mama murieron por varios factores, entre los más resaltantes están porque no fueron diagnosticadas a tiempo y no accedieron a un tratamiento oportuno y de calidad. Pilar Collantes, presidenta de la ONG Voces Ciudadanas, desde su tribuna y con sus aportes, espera cambiar esta situación que, con el pasar de los años, ha cobrado más vidas.
Entre sus demandas está una denuncia contra Dirección General de Medicamentos (Digemid) por no aprobar nuevos tratamientos que ya se realizan en otros países e, incluso, en el sector privado del Perú. Esto, pese a que la Dirección de Cáncer del Ministerio de Salud (Minsa) les advirtió que había un retraso de 20 años en los procedimientos que se llevan a cabo en la nación.
“(Digemid) Es una entidad anacrónica que vulnera sistemáticamente los derechos humanos de las personas que están afectadas por cáncer u otra enfermedad rara. Incluso, nos reunimos con la expremier Violeta Bermúdez, quien le ordenó a la directora de Digemid que presente un calendario con fechas, eso fue en mayo. Pero la respuesta de la funcionaria fue que no mandó nada hasta julio, o sea, una burla”, detalló la mujer que tiene una maestría en Salud Pública.
Asimismo, recalcó que los medicamentos y tratamientos mencionados a continuación son respaldados por países como Estados Unidos, Japón, Canadá y naciones vecinas como Chile y Colombia. De este total, solo tres han recibido luz verde.
| Número | Medicamentos | Indicación de uso |
| 1 | Trastuzumab | Uso para el manejo del cáncer de mama amplificado. |
| 2 | Asparaginasa Pegilada | Uso como tratamiento de primera línea o ante la hipersensibilidad durante el tratamiento de la leucemia linfática aguda. |
| 3 | Aprepitant | Uso para la prevención de emesis, asociada a las quimioterapias en el tratamiento de leucemias agudas en niños y adolescentes. |
| 4 | Idarubicina | Uso para el manejo de tratamiento reinducción ante una recaída por leucemia. |
| 5 | Trióxido de arsénico | Uso para el manejo de leucemia como segunda línea de tratamiento para los casos que no respondieron al ATRA (otro medicamento). |
| 6 | Cetuximab | Uso para el manejo de cáncer de colon. |
| 7 | Pertuzumab | Uso para el manejo de cáncer de mama en estado avanzado. |
| 8 | Palbociclib | Uso para el manejo de cáncer de mama metastásico en combinación con otros medicamentos. |
| 9 | Exemestano | Uso para el manejo de cáncer de mama metastásico hormono sensible. |
| 10 | Aprepitant | Uso para la prevención de emesis asociada a quimioterapias en el tratamiento de cáncer de mama. |
| 11 | Pembrolizumab | Uso para el manejo del cáncer de pulmón metastásico. |
| 12 | Nilotinib | Uso para el mensaje de la leucemia mieloide crónica en casos de falla o intolerancia al tratamiento con Imatinib o Dasatinib. |
| 13 | Fulvestrant | Uso para el mensaje del cáncer de mama metástasico hormono sensible como tratamiento único o en combinación con Palbociclib. |
| 14 | Nivolumab | Uso para el manejo del cáncer de pulmón metastásico. |
La presidenta de la ONG Voces Ciudadanas también hizo hincapié en el manejo que están haciendo las instituciones en sus presupuestos anuales.
“Como Digemid no le aprobó los tratamientos a la Dirección de Cáncer y no tenían su presupuesto ejecutado, este segundo decidió, para no devolver el dinero, comprar vacunas contra el virus del papiloma humano y el VPH, esto en un acto de desesperación”, lamentó la experta.
Ante la falta de respuestas y acciones eficaces, la especialista le solicitó al ahora ministro de Salud, Hernando Cevallos, y a la presidenta del Consejo de Ministros, Mirtha Vásquez, que intercedan en el caso que beneficiará y mejorará la calidad de vida de estos pacientes.
PUEDES VER: COVID-19: ¿cuáles son las 15 regiones donde se han disparado los contagios en una semana?
Demoras que cuestan vidas: Digemid no aprobó nuevos tratamientos para cáncer y reducen presupuesto
Perú aún no cuenta con tratamientos innovadores
El 11 de julio, Ana Aranda acudió al Hospital de Emergencias Grau para realizarse un chequeo de rutina como todos los años. Sus doctores siempre le decían “la paciente estrella” al asistir siempre a todas sus evaluaciones. Sin embargo, la vida de la adulta de 72 años cambió la siguiente semana al recibir una llamada de urgencia por su reciente mamografía.
Aranda acudió a su cita con su ginecóloga para confirmar sus resultados. Un pequeño bulto. Un punto fijado dentro de la ecografía que parecía crecer de a pocos. Resultado: cáncer en estadío dos.
El tratamiento empezó inmediatamente. Aranda argumentó que “fue suerte”, ya que no muchos pacientes suelen ser atendidos rápidamente. La primera quimioterapia la recibió el 5 de octubre. Las siguientes cada 21 días. Sin embargo, para Ana este proceso fue doloroso.
“Terminando mi tercera quimioterapia, tuve una reacción terrible. Sentí que mis venas ya no daban más. Sentí la fuerte inflamación que se producía en todo mi cuerpo”, señaló. Indyra Oropeza, presidenta de la ONG L de Leucemia, indicó que, como Ana, hay muchos pacientes que sufren por la llegada de un tratamiento nuevo y que tenga menos efectos adversos en su cuerpo; sin embargo, muchos fallecen en esta espera larga de meses.
Diego Venegas, exviceministro de Prestaciones y Aseguramiento en Salud del Ministerio de Salud (Minsa), explicó que, a la fecha, ya se implementaron nuevas terapias para el cáncer, como la terapia blanco o la inmunoterapia, que se usa desde el 2013, la cual consiste en administrar los fármacos tal como una quimioterapia, pero los efectos son menores y la efectividad contra la enfermedad se mantiene. Lamentablemente, su prescripción no se ha extendido en Perú.
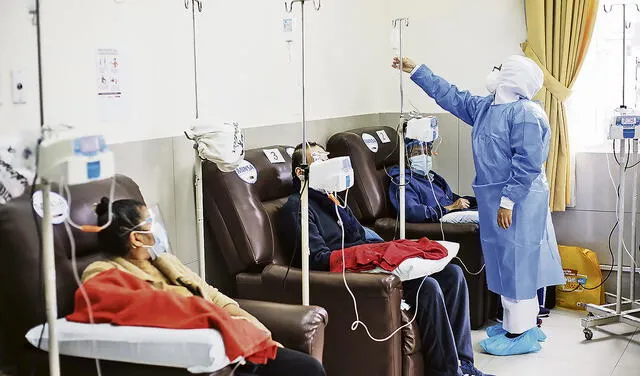
Impacto. Estiman que cerca del 50% de los pacientes no ha recibido tratamiento en pandemia. Foto: difusión
A comparación de la quimioterapia o radioterapia, tratamientos nacidos durante la Segunda Guerra Mundial, pero que aún son usados en Perú. En nuestro país, al menos en 12 regiones, no se cuenta ni con el tratamiento básico contra el cáncer, según el especialista.
“Los nuevos avances requieren un mayor presupuesto, un incremento en el presupuesto y, sobre todo, plazos para que se cumpla. Una de las novedades en tratamientos es el uso de la terapia celular, que es un tratamiento hecho a la medida del paciente, pero aún Perú no tiene ello”, advirtió.
“Aún nuestro país debe desarrollarse para que se cumpla y pronto se dé una política biotecnológica. Perú aún tiene una brecha grande. Incluso, alrededor de 20 regiones aún ni cuentan con radioterapia, un tratamiento básico para el cáncer”, finalizó.
Sin presupuesto, no se cumple reglamento
Si bien ya se tiene una Ley Nacional del Cáncer desde agosto de 2021 y, próximamente, se espera la publicación del reglamento, el presupuesto aún no alcanza para hacer cumplir a cabalidad este nuevo plan para garantizar una cobertura integral de la enfermedad.
Según información del presupuesto inicial de apertura del Ministerio de Economía y Finanzas (MEF), existe una reducción de aproximadamente 62 millones de soles en comparación del 2021. Es decir, un 18% menos para invertir en una de las enfermedades con más índice de mortalidad en América, de acuerdo a cifras de la Organización Panamericana de la Salud (OPS) en 2020.
“Hemos dicho a las autoridades que esto es avanzar un paso y retroceder dos. Tenemos una ley y esto debe ser acompañado por un presupuesto para ejecutarlo (...) Las leyes no tienen que ser leyes declarativas, sino que tiene que ir acompañado de un presupuesto y dentro del reglamento, especificar cómo el MEF va a destinar ello”, indicó Karla Ruiz de Castilla, directora de la Asociación Esperantra.
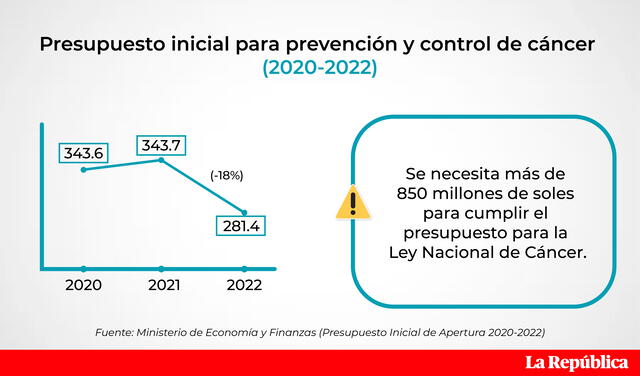
Presupuesto inicial asignado para cáncer. Foto: Composición La República / Jazmín Ceras
En esa línea, Ruiz de Castilla mencionó que si bien el Gobierno realizó un proceso abierto para que la sociedad civil pueda participar en el reglamento, esta ley sin un presupuesto adecuado no podría contar con beneficiarios y se continuaría con el mismo sistema: olvidado y sin soluciones.
“Según la ley, se van a cubrir más tipos de cáncer, ya que antes solo se reconocían a siete. Con esta ley, van a ingresar más beneficiarios, por lo que requeriría más presupuesto, pero al contrario, lo han reducido. La pandemia afectó mucho a los pacientes oncológicos y no COVID porque todo se fue para el coronavirus y ahora nos bajan un 18% del año anterior”, acotó.
El galeno Diego Venegas también enfatizó que Perú aún no está atendiendo el problema del financiamiento del cáncer adecuadamente, por lo que considera que tanto la ley como el reglamento debería tener en cuenta la creación de un fondo de alto costo que permita que todos los peruanos tengan la misma cobertura, ya sea atendido en EsSalud, Minsa, Fuerzas Armadas u otro sistema.
“Se tiene que pensar (en) el fondo de alto costo para todos los peruanos; no como hoy que lo vemos fragmentado. Un paciente con cáncer que se atiende en EsSalud no es lo mismo que uno que va a la Policía. Son diferentes tipos de cobertura. Es inequitativo”, puntualizó.
PUEDES VER: Miraflores: joven lanzó insultos racistas a serenos y PNP tras ser detenido en toque de queda
Asimismo, reiteró que “el cáncer no se trata de un acto declarativo si es que no se cuenta con financiamiento”. Así también, precisó que un fondo especializado logrará que el presupuesto no ejecutado durante el año no sea devuelto, sino que se acumule y se refuerce para este tipo de enfermedades tal como sucede en países como Uruguay (Fondo Nacional de Recursos), Colombia (Cuentas de Alto Costo) y México (Fondo de Protección contra Gastos Catastróficos).
“Ellos no devuelven ese dinero, sino lo acumulan. Con esto, cada año se mejora el presupuesto y la atención integral para atender enfermedades como el cáncer. Esto debió plantearse dentro de la propia ley para que se dé en el reglamento”, agregó.
Al respecto, el doctor Víctor Palacios, director de Prevención y Control de Cáncer del Minsa, explicó que el rechazo de Digemid también ha contribuido en la reducción del presupuesto para este año 2022.
“De todos los tratamientos, solo se autorizó tres. Mientras no se tenga la autorización de uso del resto, no se puede considerar para el año 2022″, enfatizó el funcionario. También, aseguró que esto tiene como raíz la incertidumbre de la tercera ola de la COVID-19.
PUEDES VER: Expediente de hospital de Puno se hizo en Lima sin advertir presencia de río en subsuelo
Un reglamento que aún no se publica
Con la Ley Nacional del Cáncer se creará un repositorio de historias clínicas en los hospitales de complejidad, como en INEN, lo que significa que los pacientes no tendrán que iniciar sus tratamientos cada vez que se atiendan en un nuevo centro de salud.
Otro de los puntos busca interponer fechas y plazos a las entidades encargadas de la evaluación de tecnologías sanitarias, entre ellas el Instituto Nacional de Salud (INS) y Digemid. “Esto quiere decir que, si en 15 días no responden las solicitudes, se va a tomar como aprobada”, explicó Pilar Collantes, quien participó en la elaboración de esta referida norma.
Por ello y otras razones, resulta fundamental que la Ley Nacional del Cáncer se reglamente cuanto antes. En diálogo con La República, el doctor Víctor Palacios estimó que esto se estará dando a más tardar esta semana. “Esta norma es muy buena, ya que aborda desde la prevención primaria, tamizaje de cáncer, diagnósticos, pruebas, terapias, rehabilitación”, resaltó.
Bachiller en Comunicación Social con especialidad en periodismo por la Universidad Nacional Mayor de San Marcos. Redactora del Impreso de Sociedad en La República. Excoordinadora de Sociedad web, con experiencia en medios radiales y digitales. Finalista en el I Premio de Periodismo de Salud en Perú organizado por EFE y Roche. Cursa una segunda carrera en Psicología.