Unidades de Cuidados Intensivos, el límite entre la vida y la muerte
Desde dentro. La República ingresó a las unidades de Cuidados Intensivos de hospitales de Arequipa. Ahí los pacientes COVID-19 juegan su última carta para sobrevivir. El personal médico trabaja al límite no solo para salvar vidas sino para evitar al virus acumulado en el ambiente.
- Nueva modalidad de estafa: ingresan a apps bancarias de mujer y roban S/10.000
- López Aliaga repone a funcionaria que acusó de probable colusión
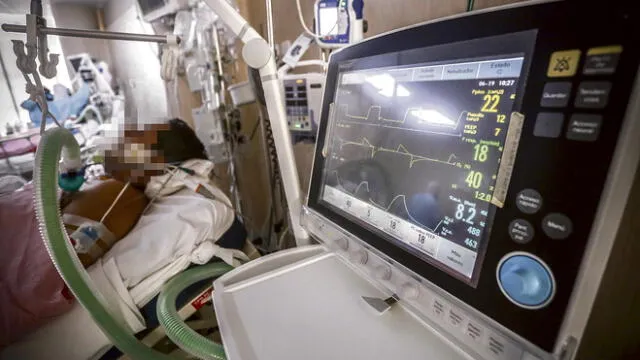
Se podría afirmar que las Unidades de Cuidados Intensivos (UCI) representan la línea delgada que divide a la vida y la muerte. Los pacientes dependen de una máquina para respirar. Con la pandemia en Arequipa, metafóricamente, hay una cola en los hospitales COVID-19 de 40 enfermos que necesitan de esas máquinas para sobrevivir.
En estas unidades, el equipo de profesionales trabaja al límite. No solo lucha por la vida de otros, también por la suya, contagiarse es una posibilidad real por la carga viral.
Médicos, enfermeras y asistenciales cumplen jornadas cansadas de hasta doce horas. Para no infectarse se visten con equipos de protección personal que los sofocan. Antes de entrar a las salas, se desnudan y solo quedan en ropas interiores. Luego se visten con un polo y short de tela especial, encima un traje enterizo, mandiles adicionales, mascarillas N-95 y sobre esta otras máscaras de protección que les causan sensación de asfixia, dos capas de guantes que les presionan las manos.
Ingresan a las ocho de la mañana para tomar el turno. Pasan visita a los pacientes, realizan procedimientos, dan la medicación y salen al mediodía para almorzar, pero antes tienen que bañarse. Reingresan y entregan el turno a las 19.30 horas. “Hay oportunidades que no se puede salir a almorzar. Los internados se complican o hay nuevos ingresos, nos quedamos de corrido hasta las cuatro o cinco de la tarde”, cuenta el jefe de UCI en EsSalud Miguel Barreda.
Alida Huamán, jefa de Emergencia del Hospital Honorio Delgado Espinoza, agrega que esta labor es tediosa. Algunos médicos se bañan en la madrugada para salir de UCI. Hay personal que usa pañales para evitar los servicios higiénicos, sacarse el EPP y exponerse a la infección. “A lado está el deseo de aportar y no fallarle al equipo de trabajo y salvar vidas. El objetivo es mantener estable al paciente. Un paciente crítico no espera. Si no se actúa inmediatamente, se nos va”, dice.
Oswald Charca, reportero gráfico de La República, ingresó a estas áreas críticas de los nosocomios COVID de EsSalud y Honorio Delgado para testimoniar el trabajo médico. Diez de la mañana del miércoles, una doctora hace trabajo de rehabilitación con ayuda de una colega. Después de más de un mes dejó el ventilador mecánico. En ese periodo no movió piernas y brazos. Las heridas alrededor de sus labios son los rastros de la intubación.
En otro de los ambientes separados por paredes y mamparas, el personal técnico daba baños con esponja a un paciente.
Decisiones difíciles
La mayoría de los pacientes están acostados boca abajo. Según los médicos, esta técnica les permite respirar mejor.
El médico Miguel Barreda, jefe de la Unidad de Cuidados Intensivos de EsSalud, describe que ahora son los jóvenes con necesidad de una cama UCI. En la lista de espera hay personas de 30, 40 y 50 años.
Para el profesional, los casos más complejos que ha tenido que tratar a lo largo de esta pandemia por COVID-19 son los de mujeres gestantes porque son dos vidas en juego. “Tenemos que tomar una decisión en qué momento se interrumpe el embarazo y si el feto está maduro para que pueda salir vivo. Estamos en disyuntivas, tomando decisiones cada hora, sobre si ya es el momento de operar (hacer la cesárea) o no”, relató.
En los últimos 3 meses, tuvieron a tres pacientes que afortunadamente soportaron la cesárea y sus bebés sobrevivieron. También se trataron en esta unidad a mujeres que recién habían dado a luz y se complicaron con el virus. Lamentablemente una de ellas falleció, otra sigue intubada.
Por otro lado, están las personas que luchan con todo y resisten en UCI hasta tres meses, sin embargo, fallecen. Pero hay historias de otros que sí logran salir. Barreda explicó que mientras más demora un paciente en esa unidad, sus posibilidades de recuperación disminuyen. “Comienza a aparecer fibrosis pulmonar, dependencia al ventilador mecánico, infecciones reiterativas”, precisa.
Pese a todo, el galeno refiere que la mayoría de pacientes que fallecen son los que están a la espera de una cama de cuidados intensivos. El mes pasado, el índice de mortalidad en UCI fue 35%. De diez internos, fallecen 3,5%.
La médico Alida Huamán del Honorio Delgado describe que la mayoría de enfermos llegan con una necesidad de alto flujo de oxígeno, debido a varios factores: se tratan en casa porque saben que los hospitales están abarrotados, se automedican y van empeorando. A pesar de ello, el porcentaje de fallecimiento en esa UCI es mucho menor que en otras del país, y se debe no solo al esfuerzo del personal, señala la médica, sino a que cuentan con un equipamiento moderno. Una junta médica decide quienes entran a UCI. Son decisiones complicadas, ingresan quienes tienen más chance de vivir, aplican escalas para no ser arbitrarios.
Carencia de médicos
El concepto sobre una cama UCI es errado. Se imagina una cama y un ventilador mecánico.
El jefe de UCI de EsSalud explica que además de la camilla y el ventilador, requiere un monitor, aspirador de secreciones y sobre todo médicos intensivistas que manejen los equipos, enfermeras especializadas y técnicos.
Por esa carencia de personal los especialistas trabajan turnos dobles.
En el seguro social, hay 20 médicos especialistas en Medicina Intensiva y otros 10, entre emergenciólogos, anestesiólogos, cardiólogos. Requieren 20 médicos más. Por cada 6 camas UCI, debe haber cinco médicos. Hay personal contagiado al cual debe sustituirse.
Antes de la pandemia, EsSalud tenía 10 camas de cuidados intensivos y 4 de cuidados intermedios. Ahora cuentan con 60, entre el Nacional y Cerro Juli, más 23 de cuidados intermedios. Y sigue haciendo falta.
En el Honorio Delgado tienen 18 camas UCI, llegaron a 20, dice la médico Huamán. En determinados momentos, un galeno atiende a más de un paciente, cuando se presenta uno grave, son varias horas para estabilizarlo. ¿Cómo implementar más sin especialistas? ese es el reto. En el Honorio, hasta enero tenían 6 médicos intensivistas, pero hay 3 que están terminando la residencia en esta especialidad. Completan el equipo médicos anestesiólogos que están entrenados en ventiloterapia. Recientemente, el Ministerio de Salud envió presupuesto para más personal, esperan captar a los que terminan residencias en otros hospitales, pero es difícil.
Carga emocional
Según el ministro de Salud, Óscar Ugarte, en Arequipa se inició el descenso de casos. Los médicos no lo consideran así. Huamán, señala que el alto contagio continúa y que si no han trasladado a pacientes a Cerro Juli es porque ampliaron el número de camas hospitalarias. Su colega de EsSalud, opina lo mismo. La situación da para un mes más.
Ante ello, el galeno sufre un agotamiento físico y emocional. A nivel personal, dice Barreda, prácticamente está aislado de su familia, pues está fuera de casa casi todo el día. Solo llega de noche y debe mantener su distancia.
A diario recibe llamadas de familiares de pacientes, de amigos, implorando por una cama UCI. Solo esperan que esto pase pronto, pero eso sucederá si la gente comienza a tomar en serio los cuidados.
Tercer caso de variante Delta
El ministro de Salud, Óscar Ugarte, ayer informó del tercer caso de la variante Delta o india en la ciudad de Arequipa. A la par, confirmó el primer caso de esta mutación del Sars-Cov-2 en Lima. Ugarte indicó que el tercer caso en Arequipa, no tiene relación con los dos primeros pacientes, quienes sí estaban vinculados.
La primera persona detectada con la variante Delta, fue una mujer de 78 años del distrito de Cerro Colorado, quien no tuvo viajes al exterior. Para especialistas, ello implica que el contagio de la variante Delta ya es a nivel comunitario. No obstante, Ugarte señaló que los 4 casos conocidos a nivel nacional, han sido leves o moderados y que todos ya están en etapa de recuperación.
En comunicado, la Gerencia Regional de Salud de Arequipa (Geresa), refirió que no fue informada por el Minsa sobre el nuevo caso.
Periodista, estudió en la Universidad Nacional de San Agustín (UNSA) de Arequipa. Lleva 12 años ejerciendo el periodismo. Es reportera de la edición sur de La República desde el 2016.
