Nuevos indicios: la inmunidad a la COVID-19 podría durar años
Los sobrevivientes del SARS (2003) poseen células inmunes al virus incluso tras 17 años. Un reciente análisis sugiere un similar respaldo contra el SARS-CoV-2, pero es necesario que se realicen más investigaciones.
- El país de Sudamérica con el colibrí más hermoso del mundo: sus plumas cambian de color con la luz del sol
- Calendario lunar de abril 2024: ¿cuándo hay luna llena y en qué fase está el satélite?
Si bien ya varios estudios han demostrado que los anticuerpos contra la COVID-19 permanecen en el organismo por varios meses, el poco tiempo que lleva la pandemia no permite determinar con exactitud cuánto dura la inmunidad contra este virus. No obstante, una reciente investigación parece ofrecer la respuesta y es esperanzadora.
Un análisis realizado por 18 científicos estadounidenses sugiere que es posible que la inmunidad al coronavirus SARS-CoV-2 dure varios años. No ha sido revisada por pares, pero se trata del estudio más completo realizado hasta la fecha a pacientes recuperados. Evalúa cuatro principales componentes de la memoria inmunológica contra la COVID-19: los anticuerpos neutralizantes, los linfocitos B y dos tipos de linfocitos T.
En ese sentido, los investigadores explicaron que cuando los anticuerpos ya no son detectables en el organismo (entre seis a ocho meses después), todavía permanecen un grupo de células inmunes (linfocitos T y B). Son las llamadas específicas y forman parte del sistema inmunitario adaptativo.
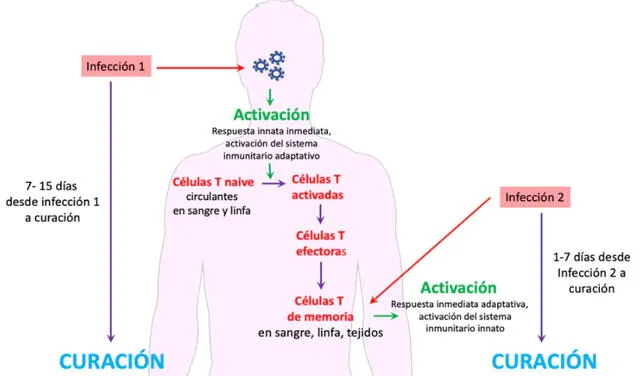
Las células de memoria entran en acción en la segunda infección después de unos días. Foto: The Conversation
Una de las funciones de estas células es guardar información sobre los patógenos que han ingresado previamente al cuerpo. Esto le permite reconocerlos y combatirlos si intentan ‘regresar’ en un futuro.
“Entonces, cuando el cuerpo se expone nuevamente al antígeno de esa bacteria o virus, el sistema inmune empieza a producir anticuerpos en gran cantidad, incluso si la cantidad [de anticuerpos] inicial decae con el tiempo. A esto se le conoce como memoria inmunológica”, explica el infectólogo Javier Tinoco.
Indicios alentadores
La experiencia con otras enfermedades demostró que la memoria inmunológica dura años e incluso décadas. Con el SARS de 2003, por ejemplo, se han reportado casos de recuperados cuyos organismos aún generan anticuerpos tras 17 años. Lo mismo sucede con males como la viruela y la hepatitis B.
“La memoria de las células B para algunas otras infecciones es de larga duración, incluidos más de 60 años después de la vacunación contra la viruela, o más de 90 años después de la infección por influenza”, escriben los autores en su artículo.
El análisis de los científicos arrojó, además, que en más de seis meses, la cantidad media de células T de memoria para el coronavirus SARS-CoV-2 era similar a la observada en la fiebre amarilla después de la vacunación, que ofrece aproximadamente diez años de inmunidad para esta enfermedad. Asimismo, los linfocitos B específicos aumentaron en este tiempo, algo que no tiene, por el momento, explicación.
No obstante, los autores precisan que la memoria inmunitaria no puede medirse solo sobre una base de cuantificación de células inmunes presentes en el organismo. Es por ello que piden más estudios e investigaciones al respecto. Mientras tanto, considerar que la inmunidad contra la COVID-19 durará años es solo una posibilidad.
Reinfecciones inevitables
Aun cuando la hipótesis del nuevo análisis sea confirmada en su totalidad, las reinfecciones pueden suceder. El microbiólogo Paul Cárdenas, investigador de la Universidad San Francisco de Quito, sostiene que en el mundo ya se han registrado aproximadamente 26 casos de este tipo.
Y es que las reinfecciones son muy raras, pero existen. Cárdenas posee una investigación sobre un paciente ecuatoriano con esta condición. Lo más atípico sobre su caso fue que la segunda infección fue más grave que la primera.
Los expertos aún no encuentran consenso sobre por qué suceden las reinfecciones. Sin embargo, un supuesto es que la carga viral de la primera infección fue tan baja que no provocó una adecuada respuesta inmunitaria.
Otra opción es la particularidad que tendrían estos pacientes. Todos los organismos reaccionan diferente y es probable que el de los reinfectados no produzcan las condiciones necesarias para estar protegido.
“Estos pacientes (reinfectados) pueden tener algún tipo de problema inmunológico (...). Necesitamos estudiar más sus sistemas inmunitarios y ver qué pasó”, dice Cárdenas. “Con este virus sabemos poco (...) tenemos que seguir investigando”, añade.
