Cómo se comporta el sistema inmune ante el coronavirus y cómo podemos cuidarnos
Mientras que el SARS-CoV-2 puede replicarse de forma exponencial en un solo día, el cuerpo humano tarda hasta 21 días en inmunizarse de él.
- El país de Sudamérica con el colibrí más hermoso del mundo: sus plumas cambian de color con la luz del sol
- Calendario lunar de abril 2024: ¿cuándo hay luna llena y en qué fase está el satélite?
Las consecuencias del nuevo coronavirus para nuestra salud dependen mucho de cómo responda el cuerpo humano ante el virus. El sistema inmune, formado por decenas de miles de millones de células especializadas, libra una lucha contra la COVID-19 y, en muchos, casos logra vencerla por completo.
En un promedio de 15 a 21 días, nuestras defensas son capaces de inmunizar al cuerpo del mortal SARS-CoV-2, según indican diversos estudios. Sin embargo, la batalla no es sencilla, ya que una partícula viral del coronavirus es capaz de hacer hasta 100.000 copias de sí misma en tan solo 24 horas.
De acuerdo con la Organización Mundial de la Salud (OMS), en el 80 % de los casos de coronavirus, los síntomas son leves. Esto quiere decir que la respuesta del sistema inmunitario es casi siempre efectiva.
En el resto de casos no ocurre así, lo cual evidencia que nuestras defensas no pudieron bloquear el virus.
Primera línea de defensa
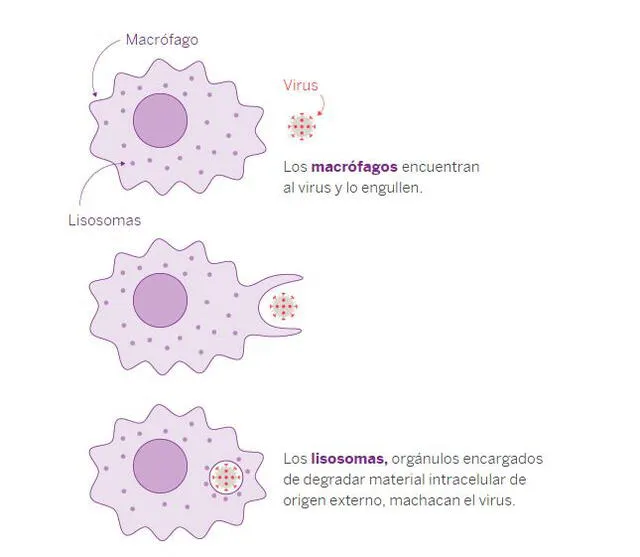
Apenas una partícula viral entra al cuerpo humano e infecta una célula, se activan los primeros defensores del sistema inmunitario. Estos son los macrófagos, presentes en casi todos los tejidos, que tienen la capacidad de devorar a los patógenos.
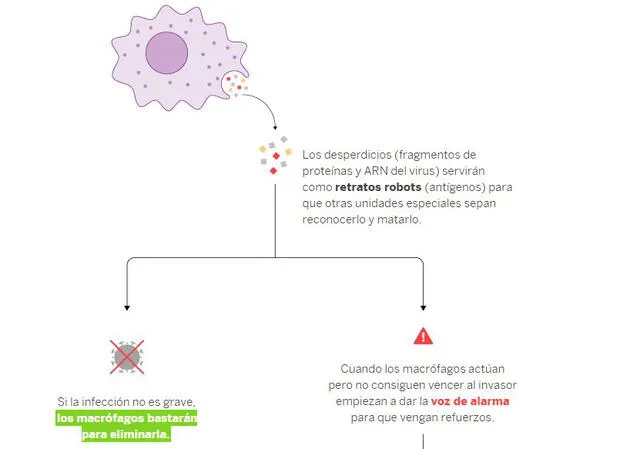
En este proceso, los macrófagos envían a los lisosomas, cuya función es degradar el material intracelular de origen externo; es decir, al virus. Los desperdicios que dejan esta acción sirven después para que otras unidades de defensa reconozcan al enemigo y puedan matarlo si lo perciben nuevamente.
sistema inmune 1
sistema inmune 2
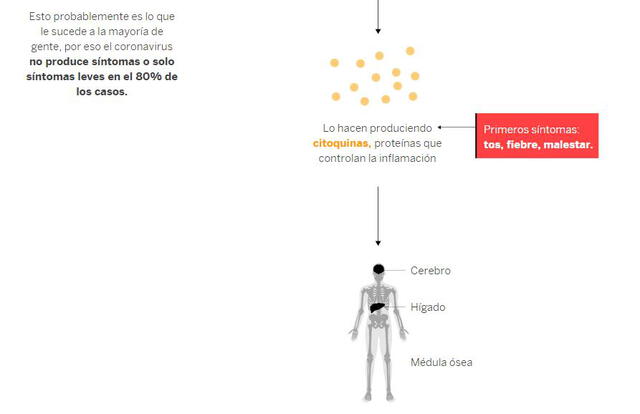
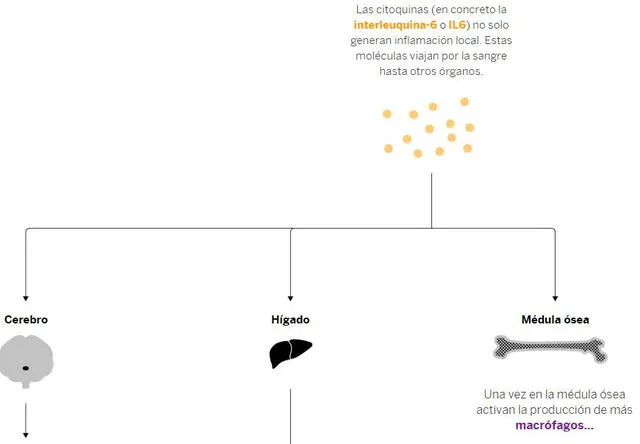
Si la infección no afecta mucho, los macrófagos serán suficientes para acabar con ella en ese primer momento. No obstante, cuando no consiguen eliminar al virus, activan otros refuerzos como la citoquina, que son proteínas que controlan la inflamación
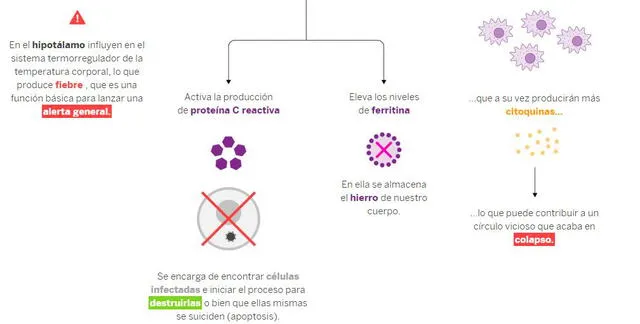
Aparecen entonces los primeros síntomas como tos, fiebre y malestar general, respuestas originadas por las citoquinas a nivel cerebral, de hígado y médula ósea, recoge un informe de El País.
sistema inmune 3
sistema inmune 4
sistema inmune 5
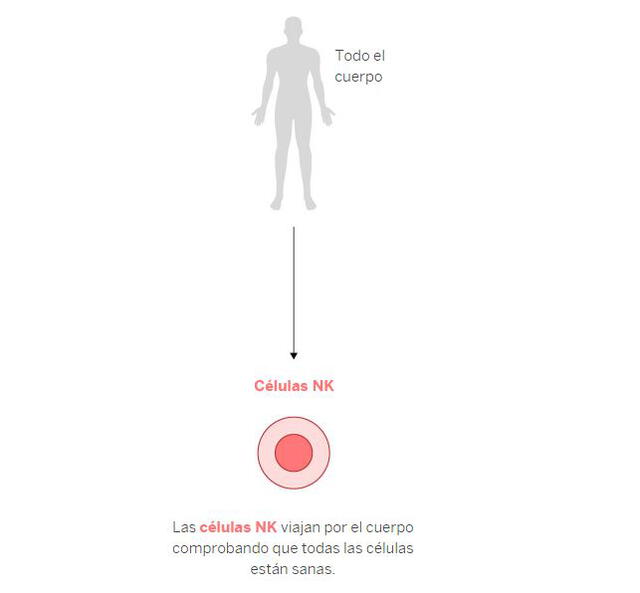
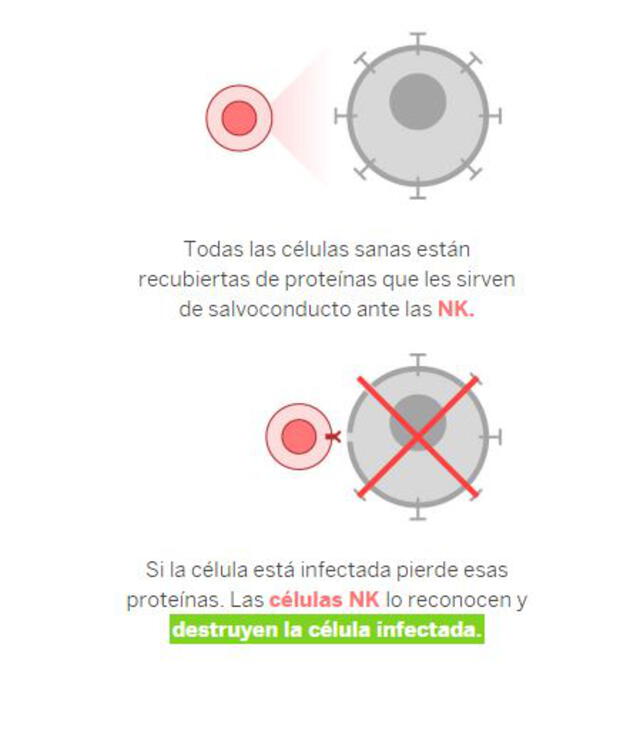
En esta línea de defensa, las células NK, o asesinas naturales, también actúan y trabajan de la mano con los macrófagos. Su función es localizar y destruir a las células infectadas por el coronavirus.
Segunda línea de defensa
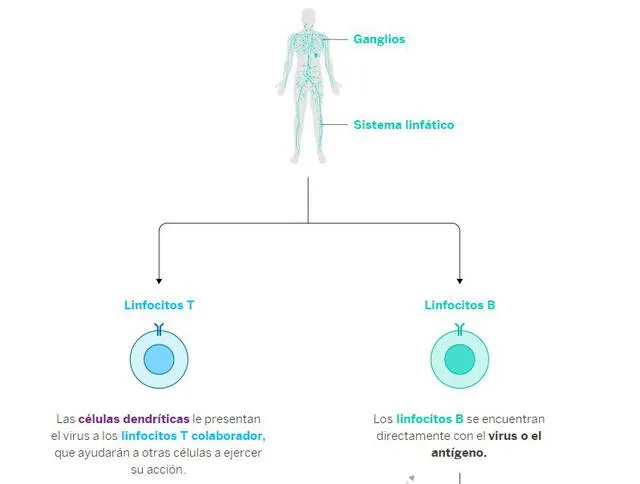
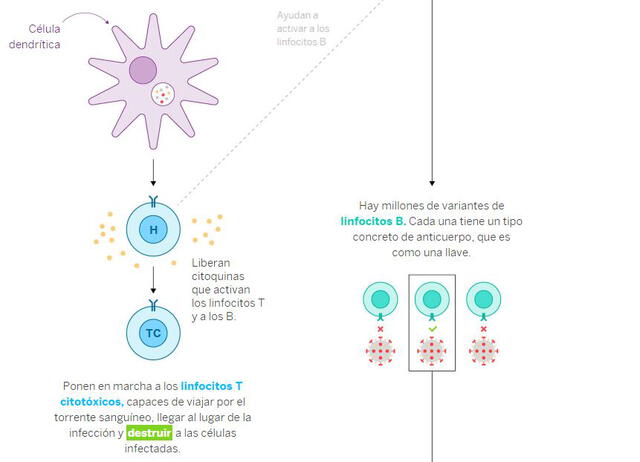
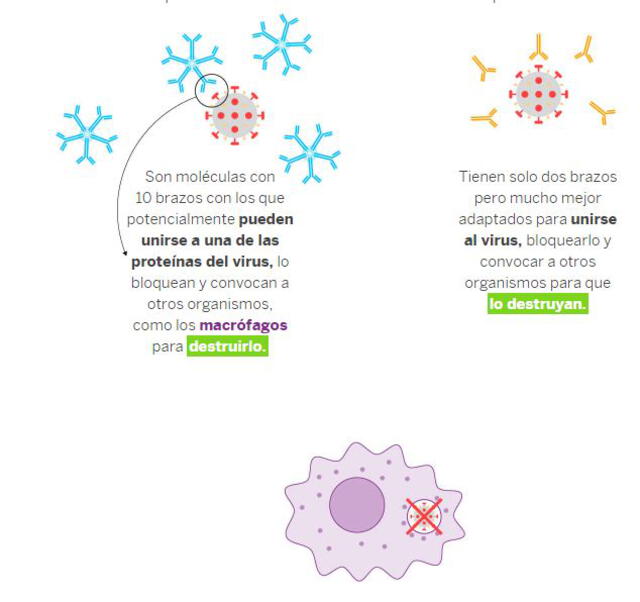
Otros actores determinantes para la defensa del cuerpo son los linfocitos T y B. Las células dentríticas se encargan de devorar trozos del SARS-CoV-2 y los transportan a los ganglios, donde se encuentran los linfocitos.
sistema inmune 6
sistema inmune 7
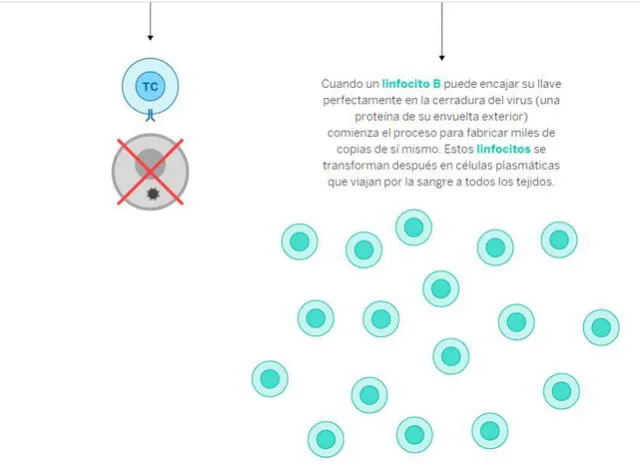
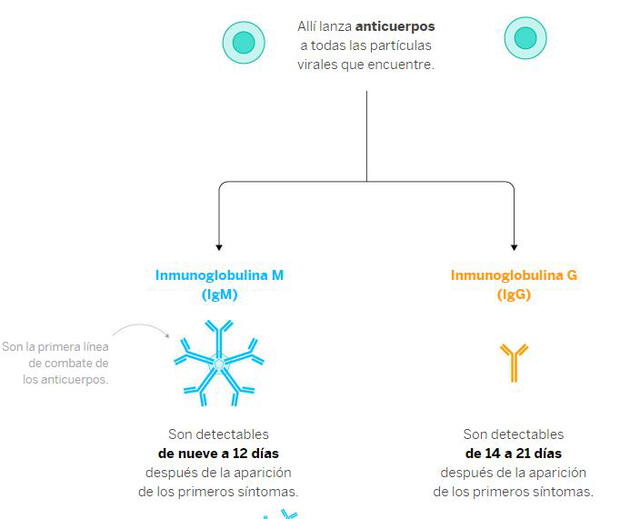
Una vez allí, los 'presenta’ para puedan ejercer acción y empezar a ‘limpiar’ el virus del cuerpo humano. Esto se logra a través del envío de anticuerpos como la Inmunoglobina M y la Inmunoglobina G. Los primeros aparecen entre el día 9 a 12 después de los síntomas iniciales. Mientras que los otros se detectan a partir de 14 a 21 días después de este episodio.
sistema inmune 8
sistema inmune 9
sistema inmune 10
sistema inmune 11
Por eso es necesario que los test rápidos se apliquen dentro de estos periodos, ya que es más seguro determinar la presencia de alguno de los anticuerpos, lo cual quiere decir que el paciente está infectado.
sistema inmune 12
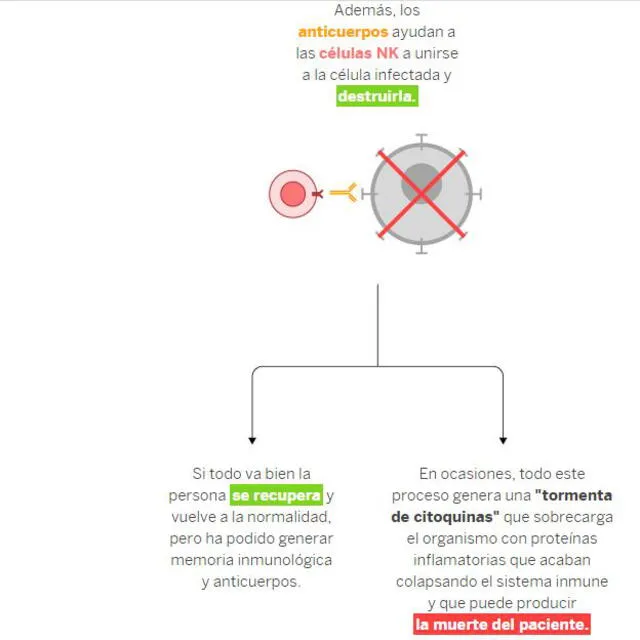
Las inmunoglobinas ayudan también a las células NK para unirse a la célula infectada. De esta manera, las asesinas naturales pueden destruirla. Si todo sigue su curso, el paciente empieza un periodo de recuperación y logra generar la memoria inmunológica, que le permitirá no volver a infectarse.
sistema inmune 13
Tormenta de citoquinas
En otro escenario, puede ocurrir que el sistema inmunológico genere de manera desproporcionada la cantidad de citoquinas. Al ser proteínas inflamatorias, estas terminan colapsando las defensas y pueden producir la muerte del paciente, ya que no solo atacan al coronavirus, sino también al mismo cuerpo humano.
Según algunos estudios, se cree que este fenómeno es el que ocurre en pacientes jóvenes que han llegado a morir por COVID-19.
Mientras que la explicación de decesos en personas mayores se debe a que el sistema inmune envejece al igual que el cuerpo, por lo que ya no producen defensas de la misma manera en que lo hace alguien con menos edad.
¿Cómo optimizar el sistema inmune?
Margarita del Val, experta en inmunología viral del Centro de Biología Molecular Severo Ochoa en Madrid, explica a la BBC que es imprescindible, además de una alimentación variada, hacer ejercicio moderado, descansar y evitar situaciones de estrés.
“Es importante hacer ejercicio moderado todos los días y no extremo, porque eso nos deja exhaustos y sin recursos al sistema inmunitario”, expresa Del Val.
El alcohol y el tabaco, por otro lado, no ayudan. El tracto respiratorio se ve alterado debido al consumo de estas sustancias y puede alterar la función de las células que cubren al pulmón.
Es necesario tener un sistema bien regulado: ni muy débil, ni muy fuerte, sino que reaccione a la medida de la agresión que suframos, asegura la experta.
Los artículos bajo la firma Mundo LR son elaborados por nuestro equipo de periodistas especializados. Un grupo de editores se encarga de revisar minuciosamente estas publicaciones, por lo que se garantiza que cada uno de sus contenidos cumpla con nuestra línea editorial y resulte relevante para nuestros lectores.
